
Cefalea de origen cervical (cervicogénica)
La cefalea cervicogénica es un dolor de cabeza que comienza en el cuello y se extiende desde estructuras del cuello. Es crónica y recurrente, desencadenada frecuentemente por movimientos del cuello y puede limitar su amplitud. A menudo se confunde con migrañas u otros tipos de dolores de cabeza. Para diagnosticarla, se deben cumplir ciertos criterios: el dolor debe originarse en el cuello y manifestarse en la cabeza o la cara; se necesita evidencia de que el dolor proviene del cuello, como signos clínicos o pruebas que demuestren la conexión entre el cuello y el dolor; y, por último, el dolor debería disminuir tras el tratamiento efectivo del problema subyacente en un plazo de tres meses.
Una cefalea cervicogénica es un tipo raro y crónico de dolor de cabeza que se cree que se origina por irritación en estructuras cervicales conectadas a los nervios espinales C1, C2 y C3. Este dolor puede provenir de cualquier estructura inervada por estos nervios. Suele presentarse en personas de entre 30 y 44 años, y su prevalencia entre quienes sufren de dolores de cabeza oscila entre el 0,4% y el 4%, dependiendo de criterios diagnósticos específicos.
Tanto hombres como mujeres se ven afectados por igual (una proporción F/M de 0,97). Aunque los síntomas suelen comenzar a principios de los 30, las personas suelen buscar atención médica y ser diagnosticadas alrededor de los 49,4 años. En comparación con otros tipos de dolores de cabeza, aquellos con cefaleas cervicogénicas suelen presentar sensibilidad en los músculos pericraneales del lado doloroso y una notable reducción en el rango de movimiento cervical.
Los nervios C1-C3 transmiten señales de dolor al núcleo nociceptivo de la cabeza y el cuello, conocido como núcleo trigéminocervical, lo que se cree que origina el dolor referido al occipucio y/o a los ojos. Esta conexión se relaciona con la inflamación aséptica y la neurotransmisión dentro de las fibras C, provocadas por patologías en el disco cervical, las cuales generan y agravan el dolor en la cefalea cervicogénica.
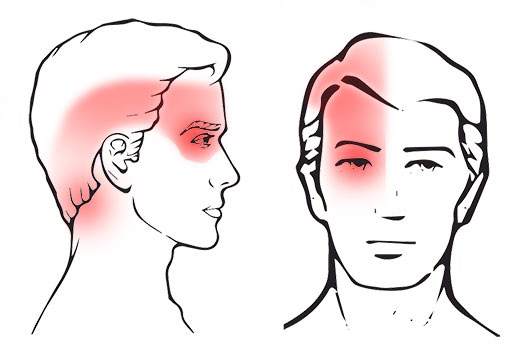
Patrón clásico de dolor referido de una cefalea de origen cervical.
El núcleo trigéminocervical recibe información del nervio trigémino y de los tres nervios espinales cervicales superiores. Traumatismos en el cuello, latigazos cervicales, distensión o espasmos crónicos en músculos del cuero cabelludo, cuello o hombros pueden aumentar la sensibilidad en esa área, similar a la alodinia en migrañas crónicas avanzadas. Un umbral de dolor más bajo hace que los pacientes sean más susceptibles a un dolor más intenso, lo que subraya la importancia del diagnóstico temprano y la intervención terapéutica.
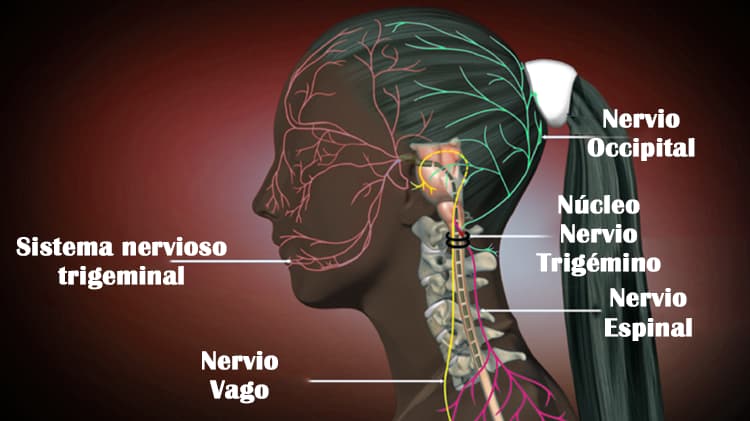
La cefalea cervicogénica es un síndrome en el que aparece dolor craneal debido a un dolor referido que se origina en alguna estructura inervada por alguna de las raíces C1-C3. La porción craneal anterior hasta la sutura coronal está inervada por el trigémino. La porción craneal posterior desde el occipital hasta la sutura coronal depende de tres raíces nerviosas occipitales, el nervio occipital mayor (Arnold), menor (mastoideo) y auricular.
Aproximadamente el 70 por ciento de los casos de cefalea cervicogénica están relacionados con patologías en la articulación cigapofisaria C2-3, siendo esta la fuente más común. Otras fuentes menos frecuentes de dolor de cabeza cervicogénico incluyen discos intervertebrales cervicales superiores, la articulación cigapofisaria C3-4 y las articulaciones cigapofisarias cervicales inferiores.
La patología y el trauma en estas estructuras causan dolor referido en las regiones respectivas inervadas por los nervios cervicales.
Los pacientes suelen quejarse de un dolor unilateral sin desplazamiento lateral. Por lo general, es más común en mujeres. La ubicación del dolor generalmente proviene del cuello y se extiende hacia la zona oculofrontotemporal con episodios de duración variable o un dolor continuo que fluctúa y se intensifica con los movimientos de la cabeza. El dolor puede durar un tiempo variable y ser de intensidad moderada a severa, pero no llega a ser insoportable o pulsátil.
Este dolor puede parecerse a síndromes de cefalea primaria como la cefalea tensional o la migraña, aunque es menos probable que el paciente se queje de sensibilidad a la luz y al ruido como ocurre en las migrañas. Puede estar asociado con una reducción en el rango de movimiento del cuello y con dolor en el cuello, hombro o brazo del mismo lado. Los pacientes señalarán que el dolor no mejora con tratamientos como triptanes, ergotamina o indometacina. Los síntomas autonómicos como fotofobia, fonofobia, náuseas y vómitos no son tan comunes.
Las imágenes de la columna cervical no son muy precisas para diagnosticar una cefalea cervicogénica. No se han encontrado anormalidades específicas en estudios recientes. Aunque la resonancia magnética (MRI), la tomografía computarizada (CT) u otras pruebas pueden ayudar a descartar ciertas condiciones, no son definitivas para este tipo de dolor de cabeza.
Los criterios de la ICHD-3 para la cefalea cervicogénica son los siguientes:
- Cualquier dolor de cabeza que cumpla con el criterio C.
- Evidencia clínica y/o de imágenes de una lesión o trastorno en la columna cervical o los tejidos blandos del cuello que pueden causar dolor de cabeza.
- Evidencia de la causa del dolor de cabeza demostrada por al menos dos de los siguientes:
- El dolor de cabeza se ha desarrollado en relación temporal con la aparición de la lesión o el inicio del trastorno cervical.
- El dolor de cabeza ha mejorado significativamente o ha desaparecido junto con la mejoría o resolución de la lesión o trastorno cervical.
- El rango de movimiento cervical está reducido y los movimientos provocativos pueden empeorar significativamente el dolor de cabeza.
- El dolor de cabeza desaparece después del bloqueo diagnóstico de una estructura cervical o su suministro nervioso.
- No se explica mejor por otro diagnóstico de la ICHD-3[13].
- Los bloqueos anestésicos diagnósticos a veces se pueden utilizar para confirmar el diagnóstico, pero requieren habilidades especializadas y no se realizan de forma rutinaria.
Tratamiento:
- Kinesiología y Quiropráctica: Es la primera línea de tratamiento. La terapia manipulativa y el ejercicio terapéutico son efectivos. Estimulan sistemas inhibitorios neurales y vías inhibitorias descendentes. Aunque pueden empeorar inicialmente el dolor, se recomienda avanzar lentamente e incluir estiramientos musculares suaves y tracción cervical manual. Un bloqueo anestésico temporal puede mejorar la tolerancia a la rehabilitación.
- Terapia intervencionista: Depende de la causa. Por ejemplo, la inyección intraarticular en la articulación atlantoaxial lateral puede ser útil en casos osteoartríticos o post-traumáticos. Otra causa es la artritis en la articulación cigapofisaria C2-3, inervada por el nervio occipital C3. Inyecciones en la articulación reducen el dolor. El bloqueo del nervio occipital brinda alivio temporal, mientras que la ablación por radiofrecuencia ofrece alivio a largo plazo. La cirugía se reserva como último recurso.
- Inyección de esteroides epidurales cervicales: Puede tener beneficios al reducir la sensibilización de las raíces nerviosas cervicales y la inflamación microvascular.
- Seguridad de las inyecciones de esteroides epidurales cervicales: Son relativamente seguras. Redujeron el uso diario de AINEs a los 3 y 6 meses.
- Terapia farmacológica: Fármacos como pregabalina, duloxetina y gabapentina muestran respuestas variables.
- Otras terapias: Métodos como coblación y neuromodulación requieren más estudios para validar su eficacia.
Si tienes otras dudas puedes revisar nuestra sección de Preguntas Frecuentes, o comenzar ahora con tu tratamiento agendando una hora con nosotros

